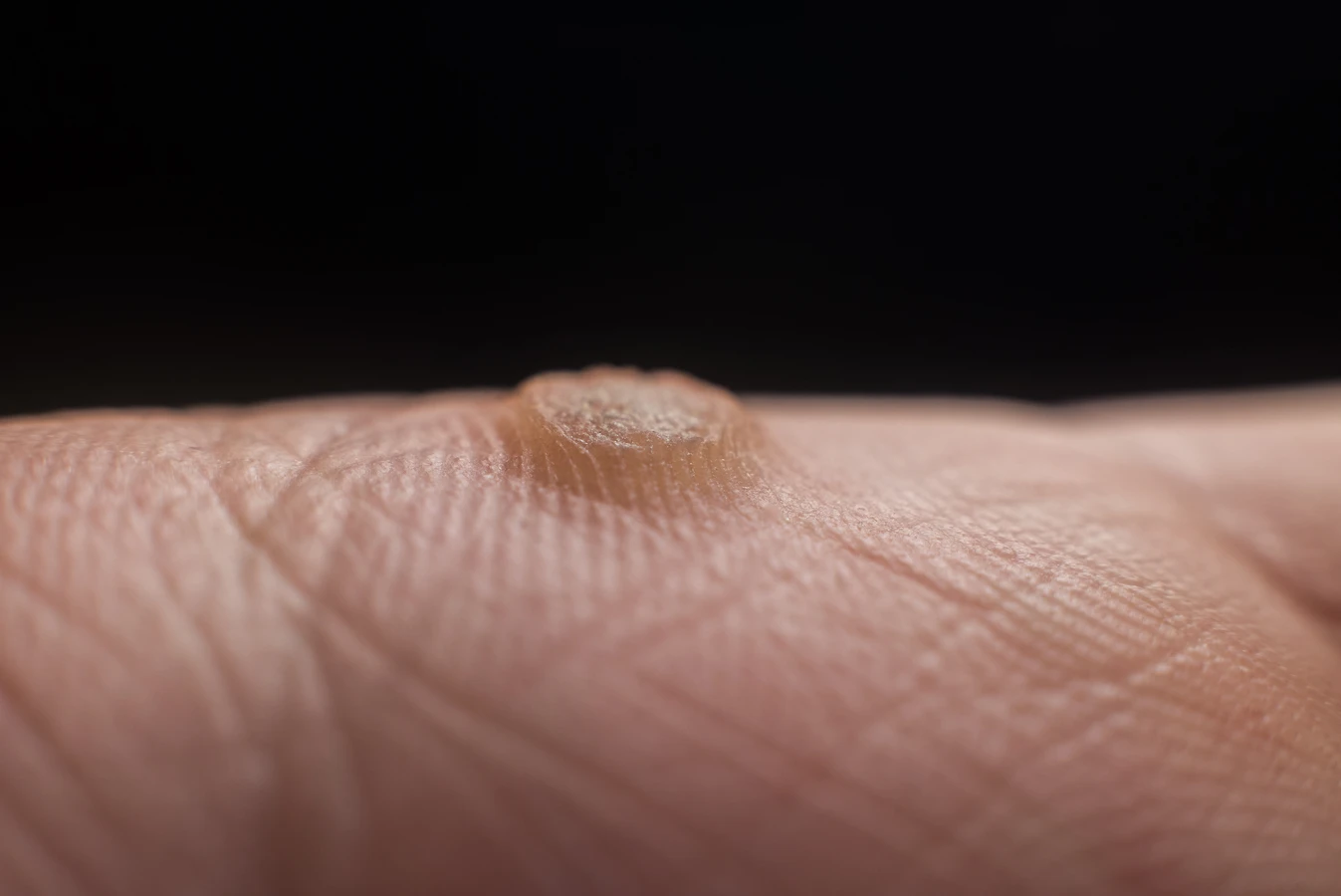
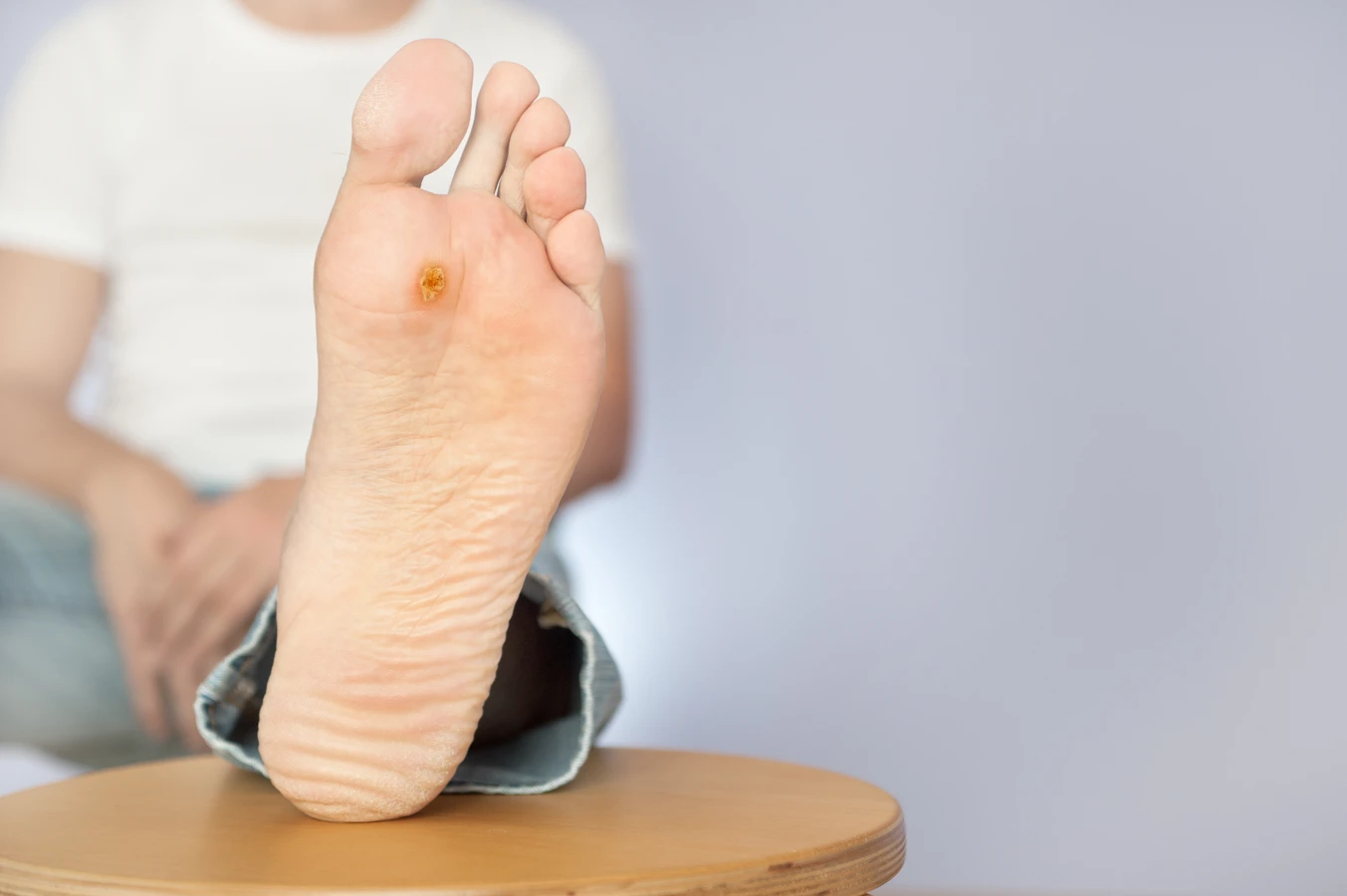
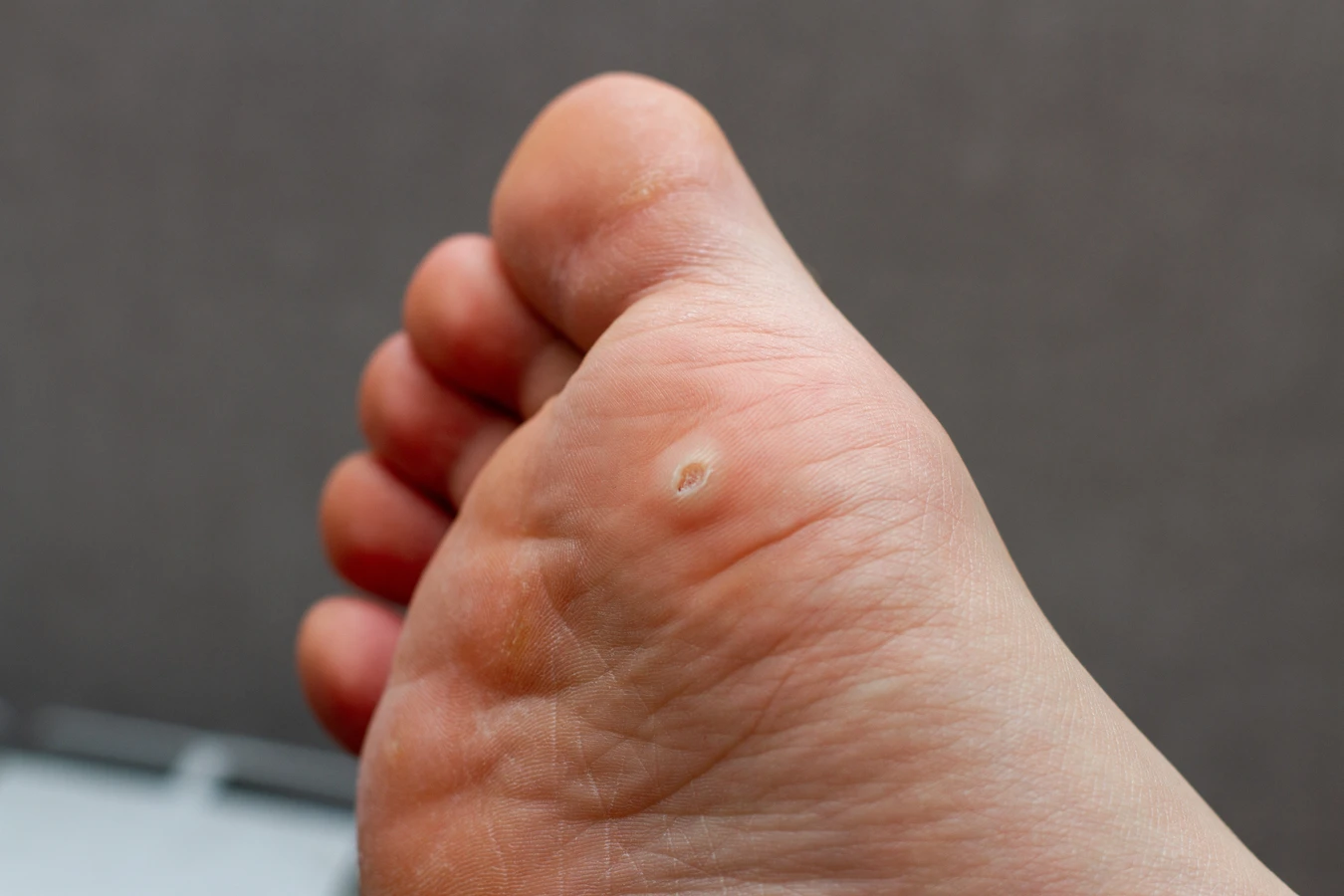
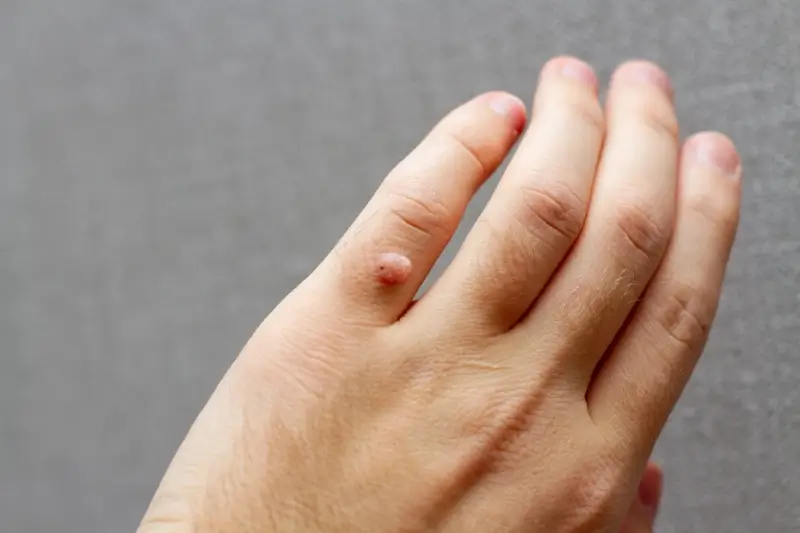
Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirusy z grupy wirusów brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Te niewielkie, często nieestetyczne narośla mogą pojawić się praktycznie na każdej części ciała, choć najczęściej lokalizują się na dłoniach, palcach, stopach i wokół paznokci. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Wirus HPV jest bardzo powszechny i istnieje wiele jego typów, z których niektóre odpowiadają za rozwój kurzajek, podczas gdy inne mogą prowadzić do poważniejszych schorzeń, takich jak niektóre rodzaje nowotworów.
Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi powierzchniami. Wirus wnika do organizmu przez drobne skaleczenia, otarcia czy pęknięcia naskórka, które mogą być niewidoczne gołym okiem. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie wskazać moment i miejsce, w którym doszło do zarażenia. Mimo że kurzajki same w sobie są łagodne i zazwyczaj niegroźne dla zdrowia, ich obecność może być uciążliwa, bolesna, a także stanowić problem estetyczny.
Warto podkreślić, że nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajek. Dużą rolę odgrywa tutaj stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub przebytych infekcji, są bardziej podatne na rozwój brodawek. Układ immunologiczny zdrowego człowieka zazwyczaj skutecznie zwalcza wirusa, nie dopuszczając do jego namnażania się i rozwoju zmian skórnych. Dlatego też, dbanie o ogólną kondycję organizmu i silny system odpornościowy jest ważnym elementem profilaktyki.
Jak wirus HPV wywołuje nieestetyczne zmiany skórne
Kluczowym czynnikiem etiologicznym kurzajek jest wspomniany wirus brodawczaka ludzkiego (HPV). Po wniknięciu do komórek naskórka, wirus zaczyna się w nich namnażać, prowadząc do nieprawidłowego i przyspieszonego podziału komórek. To właśnie ten proces odpowiada za charakterystyczny, grudkowaty wzrost tkanki, który obserwujemy jako kurzajkę. Wirus HPV ma specyficzne powinowactwo do komórek naskórka, atakując głównie te znajdujące się w warstwie podstawnej. Po wniknięciu do komórki, wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, co pozwala mu na replikację.
Różnorodność typów wirusa HPV przekłada się na różnorodność morfologiczną i lokalizację kurzajek. Na przykład, typy HPV 1 i 2 często powodują brodawki zwykłe, czyli te najbardziej klasyczne, szorstkie narośla na palcach i dłoniach. Z kolei typy HPV 4 i 6 są częściej związane z brodawkami podeszwowymi, które pojawiają się na stopach i mogą być bolesne podczas chodzenia ze względu na nacisk ciała. Brodawki płaskie, zazwyczaj mniejsze i gładsze, mogą być wywoływane przez inne typy wirusa, np. HPV 3, 5 i 8, i często pojawiają się na twarzy lub grzbietach dłoni. Zrozumienie, który typ wirusa jest odpowiedzialny za daną brodawkę, może mieć znaczenie w kontekście wyboru metody leczenia, choć w praktyce klinicznej rzadko kiedy dochodzi do tak szczegółowej diagnostyki.
Warto również wspomnieć o mechanizmie przenoszenia wirusa. Poza bezpośrednim kontaktem skórnym, wirus może przetrwać na powierzchniach, z którymi styka się osoba zainfekowana. Miejsca takie jak baseny, szatnie, sauny, wspólne prysznice czy siłownie są potencjalnymi ogniskami zakażenia. Wilgotne i ciepłe środowisko sprzyja przeżywalności wirusa, dlatego też zaleca się noszenie obuwia ochronnego w takich miejscach. Nawet niewielkie uszkodzenie skóry, takie jak zadrapanie czy otarcie, stanowi „bramę” dla wirusa, ułatwiając mu wniknięcie do organizmu. Z tego powodu, osoby pracujące w wilgotnym środowisku lub narażone na częste urazy skóry, mogą być bardziej podatne na infekcję.
Czynniki sprzyjające zarażeniu wirusem HPV i powstawaniu kurzajek
Innym ważnym czynnikiem jest wiek. Chociaż kurzajki mogą pojawić się u osób w każdym wieku, są one szczególnie częste u dzieci i młodzieży. Wynika to z faktu, że ich układ odpornościowy często nie jest jeszcze w pełni dojrzały i nie wykształcił jeszcze skutecznej odpowiedzi na wszystkie typy wirusa HPV. Ponadto, dzieci częściej narażone są na kontakt z wirusem poprzez zabawę w miejscach publicznych, takich jak place zabaw czy baseny, gdzie mogą mieć kontakt z zakażonymi powierzchniami. Z czasem, w wyniku wielokrotnych ekspozycji i rozwoju odporności, częstość występowania kurzajek u osób dorosłych maleje.
- Urazy skóry: Nawet drobne skaleczenia, otarcia, pęknięcia naskórka stanowią otwartą drogę dla wirusa HPV do wniknięcia do organizmu.
- Wilgotne środowisko: Częste przebywanie w wilgotnych miejscach, takich jak baseny, sauny, czy praca w mokrym środowisku, sprzyja zarówno przeżywalności wirusa na powierzchniach, jak i maceracji skóry, co ułatwia infekcję.
- Osłabiony układ odpornościowy: Choroby przewlekłe, przyjmowanie leków immunosupresyjnych, stres, niedobory żywieniowe mogą znacząco obniżyć zdolność organizmu do walki z wirusami.
- Kontakt z zainfekowaną osobą lub powierzchnią: Bezpośredni kontakt skórny z osobą mającą kurzajki lub dotykanie przedmiotów i powierzchni, na których obecny jest wirus (np. ręczniki, podłogi w miejscach publicznych).
- Długotrwałe noszenie nieprzepuszczalnego obuwia: Może prowadzić do maceracji skóry stóp, co ułatwia wnikanie wirusa.
Należy również zwrócić uwagę na możliwość samoinfekcji. Osoba, która już ma kurzajkę, może nieświadomie przenosić wirusa na inne części swojego ciała podczas drapania lub dotykania zainfekowanego miejsca, a następnie zdrowej skóry. To może prowadzić do pojawienia się nowych zmian w innych lokalizacjach. Dbanie o higienę osobistą, unikanie drapania kurzajek i stosowanie odpowiednich metod leczenia są zatem kluczowe w zapobieganiu rozprzestrzenianiu się infekcji.
Jak odróżnić kurzajkę od innych zmian skórnych na ciele
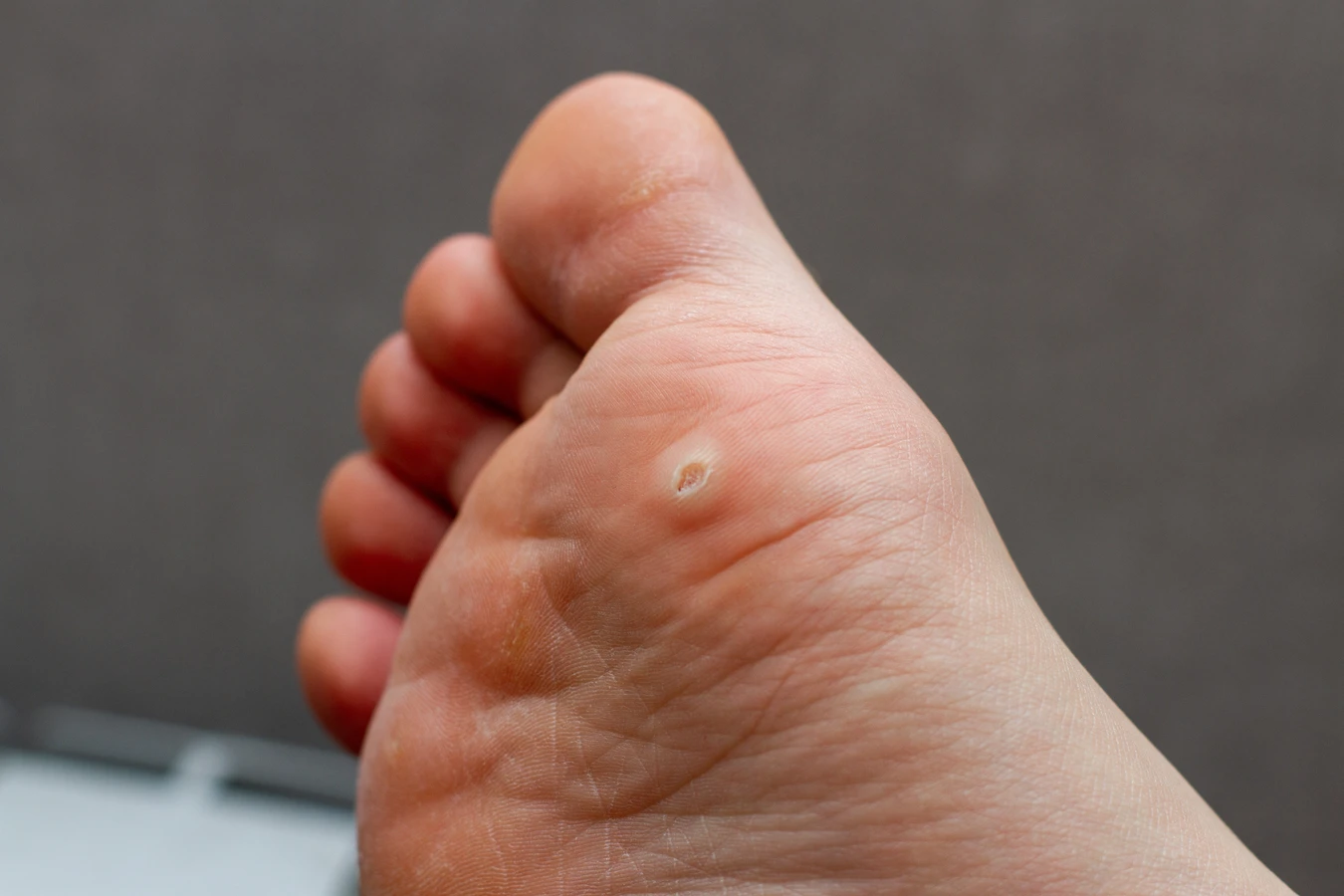
Rozpoznanie kurzajki bywa niekiedy trudne, ponieważ podobne zmiany skórne mogą być wywoływane przez inne czynniki, a niektóre z nich wymagają zupełnie innego podejścia terapeutycznego. Klasyczna kurzajka, czyli brodawka zwykła, zazwyczaj ma nieregularny kształt, chropowatą powierzchnię i kolor zbliżony do koloru skóry, choć może być też lekko ciemniejsza. Często można zaobserwować drobne, czarne punkciki wewnątrz narośla, które są zatkanymi naczyniami krwionośnymi. Brodawki na stopach, czyli brodawki podeszwowe, mogą być bardziej płaskie i wrośnięte w skórę ze względu na nacisk podczas chodzenia, a ich powierzchnia może być gładka, co utrudnia odróżnienie ich od odcisków.
Jedną z częstszych pomyłek jest mylenie kurzajek z odciskami (modzelami). Odciski zazwyczaj mają gładką, błyszczącą powierzchnię i są spowodowane nadmiernym naciskiem lub tarciem. W przeciwieństwie do kurzajek, w odciskach nie widać charakterystycznych czarnych kropeczek, a po ich zeskrobaniu nie pojawia się krwawienie z drobnych naczyń. Odciski mają też zazwyczaj bardziej symetryczny kształt i są skoncentrowane w miejscach narażonych na ucisk. Z kolei kurzajki mogą być bolesne przy ucisku bocznym, podczas gdy odciski bolą głównie przy ucisku prostopadłym.
Inne zmiany skórne, które mogą być mylone z kurzajkami, to między innymi:
- Grzybice skóry: Zmiany grzybicze często mają łuszczący się naskórek, mogą być zaczerwienione i swędzące.
- Ciała obce: Czasami drobne drzazgi czy inne ciała obce mogą wywołać podobne narośla.
- Zmiany wirusowe o innym podłożu: Na przykład mięczak zakaźny, który objawia się gładkimi, perłowymi grudkami z charakterystycznym wgłębieniem w środku.
- Zmiany nowotworowe: Chociaż rzadziej, niektóre łagodne zmiany nowotworowe skóry, jak np. brodawki łojotokowe, mogą przypominać kurzajki. W przypadku wątpliwości lub gdy zmiana szybko rośnie, zmienia kolor lub krwawi, konieczna jest konsultacja z lekarzem.
Pamiętaj, że jeśli masz jakiekolwiek wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem pierwszego kontaktu lub dermatologiem. Specjalista będzie w stanie prawidłowo zdiagnozować zmianę i zalecić odpowiednie leczenie. Samodzielne próby usunięcia zmian, które nie są kurzajkami, mogą prowadzić do pogorszenia stanu skóry, infekcji lub blizn.
Profilaktyka i zapobieganie rozprzestrzenianiu się kurzajek w otoczeniu
Zapobieganie powstawaniu kurzajek oraz ich rozprzestrzenianiu się polega przede wszystkim na minimalizowaniu kontaktu z wirusem HPV i dbaniu o higienę. Podstawową zasadą jest unikanie bezpośredniego kontaktu z brodawkami innych osób. Jeśli w rodzinie lub w najbliższym otoczeniu ktoś ma kurzajki, należy zachować szczególną ostrożność i unikać współdzielenia przedmiotów osobistego użytku, takich jak ręczniki, grzebienie, czy obcinaczki do paznokci. Ważne jest również, aby osoba z kurzajkami nie dotykała swoich zmian, a po kontakcie z nimi dokładnie umyła ręce.
Miejsca publiczne, takie jak baseny, siłownie, sauny czy szatnie, są szczególnie narażone na obecność wirusa HPV. Dlatego też, zaleca się stosowanie obuwia ochronnego, na przykład klapków, podczas korzystania z takich miejsc. Zapewnia to barierę ochronną dla stóp, które są szczególnie podatne na infekcje wirusowe. Po powrocie do domu, warto dokładnie umyć stopy i zadbać o ich wysuszenie, zwłaszcza w przestrzeniach między palcami, gdzie wilgoć może sprzyjać rozwojowi infekcji.
- Utrzymanie wysokiego poziomu higieny: Regularne mycie rąk, zwłaszcza po kontakcie z powierzchniami publicznymi lub potencjalnie zakażonymi przedmiotami.
- Unikanie dzielenia się przedmiotami osobistego użytku: Ręczniki, pościel, bielizna, przybory do pielęgnacji ciała powinny być używane indywidualnie.
- Stosowanie obuwia ochronnego w miejscach publicznych: Klapki na basenach, w saunach, na siłowniach, w hotelowych łazienkach.
- Dbanie o skórę: Szybkie opatrywanie wszelkich skaleczeń, otarć czy pęknięć naskórka, aby utrudnić wirusowi wniknięcie do organizmu. Stosowanie kremów nawilżających może pomóc zapobiec pękaniu skóry.
- Unikanie drapania i skubania kurzajek: Może to prowadzić do rozprzestrzeniania wirusa na inne części ciała lub zarażania innych osób.
Wzmocnienie układu odpornościowego również odgrywa znaczącą rolę w profilaktyce. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które wspierają naturalne mechanizmy obronne organizmu. Chociaż nie ma szczepionki chroniącej przed wszystkimi typami wirusa HPV powodującymi kurzajki, szczepienia przeciwko niektórym typom wirusa brodawczaka ludzkiego mogą zmniejszyć ryzyko infekcji niektórymi z nich, które są związane z poważniejszymi chorobami. Warto skonsultować się z lekarzem w tej sprawie.
Skuteczne metody leczenia kurzajek dostępnych w aptece i gabinecie
Leczenie kurzajek jest zazwyczaj skuteczne, choć wymaga cierpliwości, ponieważ wirus HPV może być trudny do całkowitego wyeliminowania z organizmu. W aptekach dostępne są liczne preparaty bez recepty, które można stosować w domu. Najczęściej są to preparaty zawierające substancje keratolityczne, takie jak kwas salicylowy lub kwas mlekowy. Działają one poprzez stopniowe usuwanie zrogowaciałego naskórka, w którym znajduje się wirus. Kuracja taka może trwać od kilku tygodni do kilku miesięcy i wymaga regularnego stosowania.
Inną popularną metodą domową jest krioterapia, czyli zamrażanie brodawki przy użyciu specjalnych preparatów dostępnych w aptekach. Preparaty te zazwyczaj zawierają mieszankę gazów (np. dimetyloeter i propan), która powoduje obniżenie temperatury i zamrożenie tkanki kurzajki. Po zabiegu na brodawce tworzy się pęcherz, a po kilku dniach zmieniona tkanka odpada. Metoda ta jest zazwyczaj skuteczna, ale może wymagać powtórzenia zabiegu. Ważne jest, aby stosować się ściśle do instrukcji producenta, aby uniknąć uszkodzenia zdrowej skóry wokół brodawki.
- Preparaty z kwasem salicylowym lub mlekowym: Dostępne w formie płynów, żeli lub plastrów. Działają złuszczająco, usuwając kolejne warstwy zmienionej tkanki.
- Domowa krioterapia: Preparaty w sprayu lub aplikatorach, które zamrażają brodawkę, wywołując jej obumarcie i odpadnięcie.
- Plastry z kwasem salicylowym: Zapewniają stopniowe uwalnianie substancji aktywnej i ochronę okolicy brodawki.
- Domowe sposoby (np. okłady z octu, czosnku): Choć popularne, ich skuteczność nie jest naukowo potwierdzona, a mogą podrażniać skórę.
W przypadku, gdy domowe metody leczenia nie przynoszą oczekiwanych rezultatów, lub gdy kurzajki są duże, liczne, bolesne lub zlokalizowane w trudnodostępnych miejscach, warto udać się do lekarza dermatologa. Gabinet lekarski oferuje bardziej zaawansowane metody leczenia. Należą do nich profesjonalna krioterapia wykonywana ciekłym azotem, która jest bardziej skuteczna niż domowe zamrażanie. Dermatolog może również zastosować elektrokoagulację, czyli wypalanie brodawki prądem elektrycznym, lub łyżeczkowanie, czyli chirurgiczne usunięcie zmiany. W niektórych przypadkach, zwłaszcza przy uporczywych brodawkach, lekarz może zdecydować o zastosowaniu terapii laserowej lub wstrzyknięciu do brodawki substancji mających na celu pobudzenie układu odpornościowego do walki z wirusem.
Jakie są długoterminowe skutki zakażenia wirusem HPV powodującym kurzajki
W zdecydowanej większości przypadków, kurzajki wywoływane są przez typy wirusa HPV, które nie są związane z rozwojem nowotworów. Są to wirusy o niskim potencjale onkogennym, a infekcja nimi zazwyczaj ustępuje samoistnie w ciągu kilku miesięcy lub lat, w miarę jak układ odpornościowy uczy się je zwalczać. Po całkowitym wyeliminowaniu wirusa z organizmu, ryzyko nawrotu choroby w tym samym miejscu jest niewielkie, choć ponowne zakażenie innymi typami wirusa HPV jest oczywiście możliwe.
Jednakże, należy pamiętać, że wirus HPV jest grupą bardzo zróżnicowaną, a niektóre jego typy, zwłaszcza te związane z brodawkami płciowymi (np. HPV 6 i 11), a także inne typy o wysokim potencjale onkogennym (np. HPV 16, 18, 31, 33, 45), mogą prowadzić do zmian przednowotworowych i nowotworowych. Typy te zazwyczaj nie powodują klasycznych kurzajek na dłoniach czy stopach, ale mogą być odpowiedzialne za inne rodzaje brodawek lub zmiany w obrębie narządów płciowych, jamy ustnej czy gardła. Dlatego też, w przypadku jakichkolwiek nietypowych zmian skórnych, lub gdy pojawiają się brodawki w miejscach intymnych, kluczowa jest konsultacja lekarska.
- Samoistne ustąpienie: Wiele kurzajek, zwłaszcza u dzieci, znika samoistnie w ciągu kilku miesięcy do dwóch lat.
- Nawroty: Czasami, nawet po skutecznym leczeniu, kurzajki mogą powrócić, zwłaszcza jeśli układ odpornościowy jest osłabiony.
- Blizny: Po niektórych metodach leczenia, takich jak elektrokoagulacja czy chirurgiczne usunięcie, mogą pozostać niewielkie blizny.
- Rozprzestrzenianie się: Nieleczone kurzajki mogą się mnożyć i zajmować większe obszary skóry.
- Ryzyko onkologiczne (rzadkie): Tylko niektóre typy wirusa HPV są onkogenne. Typy powodujące kurzajki na dłoniach i stopach zazwyczaj nie niosą ze sobą takiego ryzyka.
Ważne jest, aby podchodzić do leczenia kurzajek metodycznie i zgodnie z zaleceniami lekarza lub farmaceuty. Nawet jeśli dana zmiana nie jest groźna, jej obecność może być uciążliwa i wpływać na komfort życia. Dbanie o profilaktykę, wzmacnianie odporności i szybkie reagowanie na pojawiające się zmiany skórne to najlepsze sposoby na uniknięcie długoterminowych problemów związanych z wirusem HPV. Warto pamiętać, że szczepienia przeciwko niektórym typom wirusa HPV, które są dostępne dla młodzieży i młodych dorosłych, mogą znacząco zmniejszyć ryzyko infekcji typami wirusa odpowiedzialnymi za raka szyjki macicy, a także inne nowotwory i niektóre rodzaje brodawek. Konsultacja z lekarzem w tej sprawie jest zawsze wskazana.